Инкубационный период бронхита
Инкубационный период и лечение бронхита
На сегодняшний день достаточно распространено такое заболевание, как бронхит, инкубационный период – это время между инфицированием человека патогеном и первичными проявлениями заболевания. В это время инфекция размножается в организме до того момента, пока не появится первая симптоматика.

Бактерии и вирусы – наиболее частые причины заболевания.
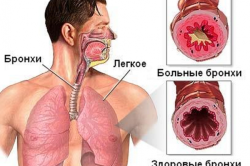
Чаще всего заражению подвергаются дети и люди с ослабленной иммунной системой. Бронхит – заболевание, которое характеризуется острым диффузным воспалительным процессом слизистой бронхиальной оболочки бронхов.
Этиологическое течение болезни
Зачастую бронхит – это осложнение после острого респираторного вирусного заболевания, особенно у детей. У ребенка бронхит может развиться в 90% случаев как следствие ОРВИ, гриппа. У 85% людей возбудитель болезни – вирусы или микоплазмы. Вирусные инфекции приводят к гибели эпителиальной ткани, при которой нарушается внутриклеточный обмен веществ. На вторые сутки в организме активируется бактериальная флора. Возбудителями могут быть:
- пневмококки;
- палочка Афанасьева-Пфейффера;
- стафилококки;
- стрептококки;
- палочка инфлюэнцы.
Первичная бактериальная патология встречается намного реже, нежели болезнь, спровоцированная вирусными инфекциями. Также на возникновение заболевания влияет сухой, холодный или горячий воздух, химические факторы, если человек регулярно подвергается вдыханию щелочных, кислотных паров. Все это может стать причиной возникновения такого заболевания, как бронхит.
Инкубационный период и его симптоматика у заболеваний, вызванных не инфекцией, схожи с симптомами вирусных и бактериальных бронхитов.
Для лечения данных форм патологии не применяются антибактериальные препараты. Существенно влияют на возникновение заболевания переохлаждение, курение, злоупотребление спиртным, очаги инфекции в носоглотке, на миндалинах.
Во время инкубационного периода снижается эффективность фильтрации вдыхаемого воздуха, грубых механических частичек, происходит нарушение терморегуляционных процессов и увлажнения воздуха, рефлексов чихания и кашля. Отклонения в работе нервно-гуморальной регуляции влекут за собой изменение бронхиальной секреции: она становится более вязкой.
 Во время инкубационного периода, когда бактерии уже попали в организм, происходит поражение эпителиальной ткани. Это приводит к угнетению фагоцитоза, нарушению иммунологических защитных функций. Последствия таких изменений приводят к созданию благоприятных условий для размножения и деления бактерий, которые находятся в верхних дыхательных путях.
Во время инкубационного периода, когда бактерии уже попали в организм, происходит поражение эпителиальной ткани. Это приводит к угнетению фагоцитоза, нарушению иммунологических защитных функций. Последствия таких изменений приводят к созданию благоприятных условий для размножения и деления бактерий, которые находятся в верхних дыхательных путях.
Бронхиальная непроходимость, которая развивается на фоне инфекции, приводит к затяжному бронхиту, который в дальнейшем переходит в хроническую форму. Причем такое состояние может возникнуть как у детей, так и у взрослых людей.
Виды бронхитов
Различают несколько видов заболевания в зависимости от природы генезиса:
- инфекционный, вирусный бронхит;
- токсический;
- химический;
- эндогенно-токсический.
С точки зрения патогенеза выделяется первичная форма болезни, которая является самостоятельной патологией, и вторичная форма бронхита, которая осложняет другие патологические процессы.
 При бронхите инкубационный период возникает практически всегда после перенесенных ОРЗ. Длительность его 2-6 суток. В эти дни человек чувствует общую слабость, головную боль, появляется першение в горле, насморк и кашель, озноб, лихорадка, ломота, чувство разбитости. В некоторых случаях инкубационный период может продолжаться в течение недели.
При бронхите инкубационный период возникает практически всегда после перенесенных ОРЗ. Длительность его 2-6 суток. В эти дни человек чувствует общую слабость, головную боль, появляется першение в горле, насморк и кашель, озноб, лихорадка, ломота, чувство разбитости. В некоторых случаях инкубационный период может продолжаться в течение недели.
Ведущим симптомом заболевания является кашель. Практически всегда он приступообразный. Во время инкубационного периода мокрота не выделяется. Она появляется уже после приема лекарственных препаратов, которые разжижают секрецию и способствуют выводу ее из бронхиальных путей. Если поражены мелкие бронхи, возможно развитие экспираторной одышки. Температура тела повышается в первые дни заражения.
Бронхиты, вызываемые вирусной инфекции, протекают в достаточно острой форме. Людей начинает беспокоить сильный кашель, сопровождающийся свистом, появляются болевые ощущения в грудной клетке, которые усиливаются во время кашля, наблюдается высокая температура тела. Во время инкубационного периода появляется одышка, которая достигает 29 дыхательных движений.
На слизистых оболочках носоглотки наблюдается серозно-слизистый налет, иногда возникают точечные кровоизлияния.
Кто находится в группе риска
Многие люди предрасположены к возникновению заболевания. В группу риска входят те слои населения, которые проживают в неблагоприятной экологической обстановке (при недостатке кислорода, наличии в воздухе промышленных выбросов).
 Также предрасположенность к бронхиту может возникать на фоне наследственности. Если в семье кто-то раньше страдал хронической легочной патологией (бронхиальная астма, хронический обструктивный острый бронхит), то заболевания будут возникать и у следующих поколений. В группе риска находятся люди, которые являются заядлыми курильщиками.
Также предрасположенность к бронхиту может возникать на фоне наследственности. Если в семье кто-то раньше страдал хронической легочной патологией (бронхиальная астма, хронический обструктивный острый бронхит), то заболевания будут возникать и у следующих поколений. В группе риска находятся люди, которые являются заядлыми курильщиками.
После того как в организм попадает инфекция, на 2 сутки инкубационного периода появляется температура, кашель. В некоторых случаях инкубационный период может протекать стремительно – от 2 часов. В это время человека кашель мучает только по утрам или ночью. В дальнейшем больной кашляет все чаще, иногда приступы длятся около 15 минут. У людей, страдающих аллергией, кашель может быть до такой степени сильным в период инкубации заболевания, что последствием становится рвота.
Диагностика и лечение бронхита
Ни в коем случае нельзя заниматься самолечением. Несвоевременная и неправильная терапия может повлечь за собой негативные последствия, осложнения, пневмонию. Нельзя и затягивать с лечением. При первых симптомах лучше сразу обратиться к врачу, потому что только специалист сможет определить, действительно ли это бронхит. У заболеваний дыхательной системы очень схожие симптомы, поэтому, чтобы исключить развитие бронхиальной астмы или рака легких, посещение специалиста обязательно.
В первую очередь следует выяснить, что стало причиной заболевания. Только в этом случае можно поставить правильный диагноз, назначить соответствующее лечение.
Диагностика включает в себя сдачу крови, визуальный осмотр пациента. Обязательно на анализ сдается мокрота. На сегодняшний день распространена такая методика, как спирометрия. С помощью ее выявляется жизненный объем легких. В некоторых случаях врачи назначают рентгенографию, чтобы исключить развитие других дыхательных болезней.
https://www.youtube.com/watch?v=wRrBAzNnm6M
После исследования мокроты будет установлено, чем вызвана болезнь. Если причиной стали вирусы и бактерии, то назначаются соответствующие лекарственные препараты. Очень эффективны физиопроцедуры, солевые кабинеты.
